时不时胸闷、喘不上气 有可能得了非霍奇金淋巴瘤
34岁女性,间断胸闷气短3个月,当地医院拍胸片未见确切异常,未诊治。上述症状加重后,再次在当地医院行肺CT检查,发现纵隔内占位。随后,入笔者医院接受增强CT检查,提示右肺上叶前段病变伴多发纵隔淋巴结增大。经完善相关检查,该患者最终诊断为……
【病例介绍】
患者女,34岁,因“间断胸闷气短3个月”为主诉入院。患者于2010年2月无明显诱因出现乏力、低热、胸闷气短,于当地医院拍胸片未见确切异常,未诊治。2010年5月患者上述症状加重,于当地行肺CT检查,发现纵隔内占位。
2010年5月6日我院增强CT检查:右肺上叶前段病变伴多发纵隔淋巴结增大,原发性TB可能性大,恶性不除外(图1)。
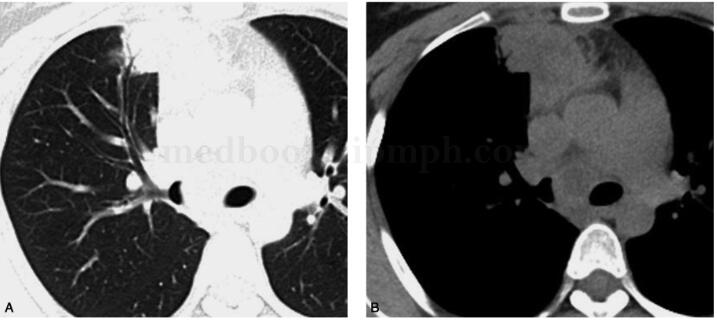
图1 纵隔内多发软组织密度团块伴液化坏死,增强扫描实质部分明显强化;右肺上叶前段斑片实变灶,内见支气管充气征,增强扫描其内亦见液化坏死区
2010年5月10日于我院18F-FDG PET/CT检查:纵隔内及右肺上叶前段病变,代谢异常升高,考虑慢性感染性疾病可能性大(结核肉芽肿?),请结合临床,进一步完善结核相关检查,必要时纵隔镜活检以除外恶性病变(图2)。
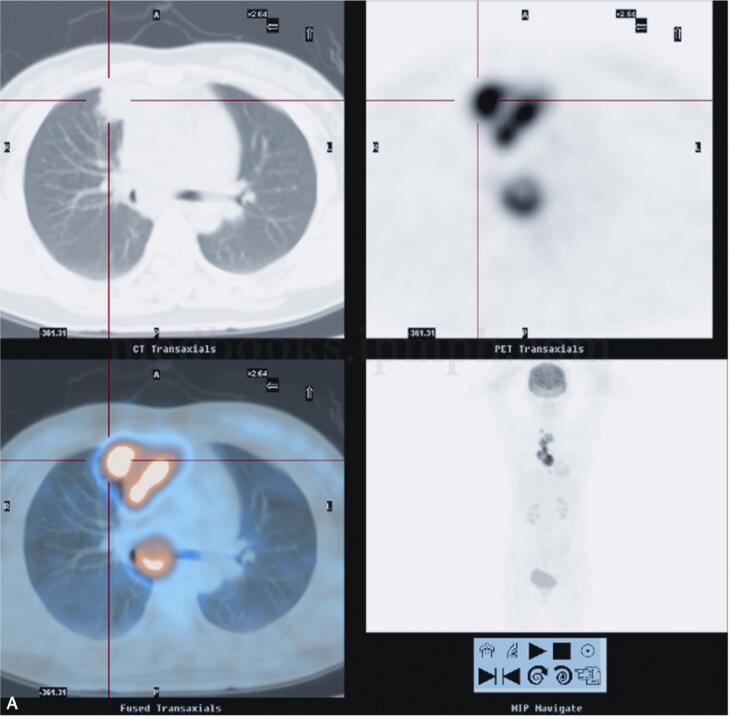


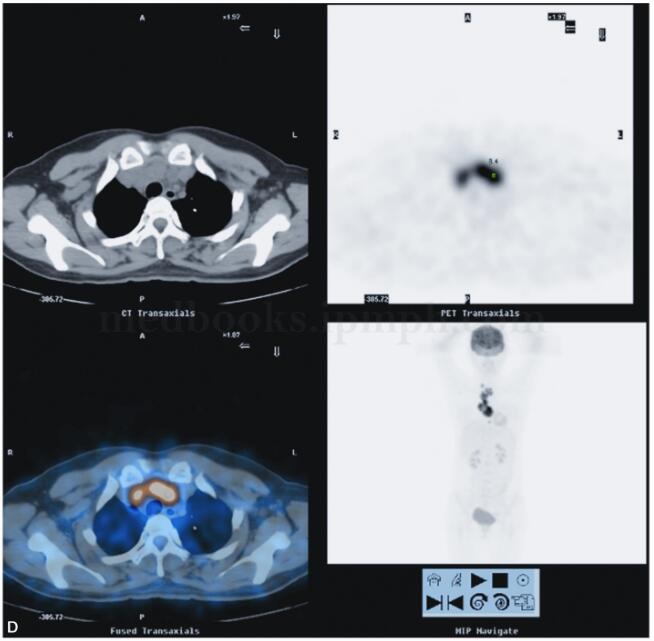
图2 PET/CT示右肺上叶前段纵隔旁见高密度实变影,内见充气支气管影,FDG代谢放射性分布异常浓聚(SUVmax=12.4)。前纵隔内见软组织密度肿块影,最大截面积约为5.2cm×3.0cm,其内密度不均,见低密度坏死区,实质区FDG代谢放射性分布异常浓聚(SUVmax=15.0),邻近心包;右锁骨上、前上纵隔、主肺动脉窗,气管叉下(其内见钙化灶)及心包右旁见肿大淋巴结影,部分融合趋势,FDG代谢放射性分布异常浓聚
2010年5月15日PPD(-)。
2010年5月18日行全麻下胸腔镜纵隔活检术。
【诊断】
(纵隔)弥漫大B细胞淋巴瘤,侵及心包(图3)。

图3 纤维化背景上见弥漫增生瘤细胞,瘤细胞核大,深染,异型明显,散在片状分布。免疫组化:CK(-),Vimentin(-),S-100(-),LCA(+),CD20(+),Ki67(50%),AFP(-),CD30(+),CD10(-),Bcl-6(-),Mum-1(-),Bcl-2(+)
2010年6月12日,结合PET/CT分期Ⅱ期,应用R-CHOP方案:美罗华550mg d1,第三天开始CHOP方案(CTX 1.0g d1,VCR 1.5g d1,THP 70mg d1,泼尼松片100mg d1-5)。化疗后患者病情稳定。
一、概述
弥漫性大B细胞瘤(diffuse large B-cell lymphoma,DLBCL)是非霍奇金淋巴瘤(non-Hodgkin’s lymphomas,NHL)最常见亚型,在欧美国家,DLBCL的发病率约占NHL的31%,在亚洲国家占NHL大于40%,而我国的发病率缺乏确切的统计资料。原发性纵隔B细胞淋巴瘤(primary mediastinal B-cell lymphoma,PMBCL)是DLBCL的一种亚型,起源于纵隔(胸腺)的B细胞,而非起源于纵隔内淋巴结,这可以与其他系统性非霍奇金淋巴瘤累及纵隔相区分。
【流行病学特征】
PMBCL于1980年由Lichtenstein等首次提出。这一特殊亚型多发于中青年,在大多数研究中中位发病年龄在30~40岁,女性好发,男性∶女性约为1∶2,病因不明确,至今没有发现存在流行病学的集聚现象和相关危险因素,也无EB病毒感染。由于其特殊的发病部位,极易被临床医师误诊为侵袭性胸腺瘤。
【病理】
PMBCL是一种快速进展的肿瘤,肿块多为巨块型但仍局限性累及胸腔内脏器,而无外周淋巴结、骨髓及中枢神经系统(CNS)受累。PMBCL呈弥漫性浸润性生长,可侵及肺组织、胸膜、心包膜及邻近神经血管结构,使其发生纤维化及坏死,尤其是对肺组织。本例CT图像示右肺邻近肺组织受侵改变,考虑与此生物学特征有关。其形态学上表现为弥漫增生的肿块,伴肿块内密度不等的纤维化。少数情况下,当肿瘤扩散时,可累及肾脏、肾上腺、肝、皮肤和脑等结外部位。
【临床表现】
患者常有因纵隔内迅速肿大的肿物致纵隔结构(气管、腔静脉等受压所引起的症状就诊,这方面较霍奇金病比例高且更严重,临床表现为呼吸困难、咳嗽、女性双侧乳房水肿、声音嘶哑、膈神经麻痹等,可侵及肺、胸膜、心包、骨髓,纵隔外结构受侵袭并不常见,但影像学上与其他纵隔肿瘤无特异性区别。
二、影像学表现
根据Devita分期标准:Ⅰ期:局限性淋巴结和结外疾病;Ⅱ期:2个或更多淋巴结或局限性结外部位加引流淋巴结(除外下列情况:评分<70分;分期中有B类症状者;肿块>10cm;血清LDH>500U;3个或更多疾病部位;Ⅲ期:Ⅱ期加任何极差的预后表现。
孤立的恶性纵隔肿瘤,单凭临床表现及X线影像学特点很难区分,故PMBCL术前诊断相对困难,组织病理学为的诊断的金标准。标本获取则依靠组织活检(包括细针穿刺、组织芯活检)和手术切除。其病理学特点主要为,①大体病理:大多位于胸腺位置,肿块表面呈灰白色,粗糙,包膜不完整,与周围组织界限不清;②组织细胞学:形态学改变以弥漫增生的瘤细胞及细胞间不同程度的纤维化为特征,但与外周DLBCL无特异的形态学区别;③免疫组化:免疫表型检测:大多数表达表面免疫球蛋白(sIg),通常为IgM,免疫母细胞性和浆母细胞性变型常可表达胞质免疫球蛋白(cIg),而不表达sIg,表达B细胞相关抗原CD19、CD20、CD22和CD79a。
三、鉴别诊断
1.胸腺瘤
胸腺瘤占纵隔肿瘤的首位,是前纵隔常见肿瘤,占前纵隔肿瘤90%。多发生在心与大血管交界处或升主动脉前方。PMBCL由于其特殊的解剖部位及形态表现,往往被影像学误诊为胸腺瘤。病理上胸腺瘤是一种起源于胸腺上皮细胞的肿瘤,主要由不同比例的上皮细胞和淋巴细胞组成。临床上主要分为良性胸腺瘤和侵袭性胸腺瘤。良性胸腺瘤呈非浸润性生长,肿瘤有完整包膜,此型较易与PMBCL相鉴别。侵袭性胸腺为恶性病变,侵袭性生长为其特点,可穿破包膜侵入相邻组织和器官,此型单纯从影像学上与PMBCL较难鉴别。
李晓阳等总结胸腺瘤与PMBCL在影像学上的差异如下:
(1)病变累及范围:胸腺瘤多局限于前纵隔或延伸至中纵隔,肿块多偏向纵隔一侧,邻近血管结构多受推移,一般未见浅表淋巴结肿大;而PMBCL肿块多向两侧生长,大多数累及胸部多组淋巴结,其中可以合并腋窝淋巴结肿大,并且PMBCL呈包埋周围血管结构多见。
(2)继发改变:侵袭性胸腺瘤坏死囊变率高,PMBCL坏死囊变较少,当合并坏死时往往可见流体内低密度影。若PMBCL侵犯纵隔胸膜,表现为纵隔胸膜不规则增厚以及侵犯心包形成心包积液;侵犯肺组织时,表现为瘤-肺界面由于肿瘤的侵袭而成毛刺状或斑片状高密度影;心膈角和腹腔侵犯,可有心膈角出现软组织肿块影和腹腔内淋巴结肿大、粘连及融合,胸腺瘤和PMBCL外侵心包、胸膜以及相邻肺组织的影像表现无明显差异,相应鉴别意义不大。
从临床症状及发病规律上,临床医生可以得到一定的启示。①特异性伴随症状:胸腺瘤患者可伴有重症肌无力,对于有重症肌无力症状的患者,诊断胸腺瘤的准确率会较高。②发病年龄:淋巴瘤发病年龄轻,好发于40岁以下,而胸腺瘤多大于40岁。③性别差异:胸腺瘤无性别差异,而PMBCL女性多见。
2.结核
PMBCL需与原发型肺结核及纵隔淋巴结结核相鉴别。
(1)原发型肺结核:临床表现轻者,可无消瘦、盗汗、纳差等结核中毒表现。且支气管淋巴结结核远较原发综合征多见。当数个淋巴结明显增大、内缘与纵隔相连时,X线表现与纵隔肿瘤较难鉴别。
(2)纵隔淋巴结结核:纵隔多个淋巴结被结核菌侵袭的慢性疾病,常累及上纵隔淋巴结,气管隆突下及气管支气管淋巴结,在免疫功能低下,反复大量结核菌感染时,肿大淋巴结坏死,形成结核性脓肿。临床表现为结核中毒症状及脓肿对毗邻器官产生的压迫症状。X线表现为中纵隔肿块(多发于右侧),呈分叶或结节状,部分可见钙化斑,CT增强扫描可见环形强化,肺内常伴发结核灶。
结核病灶在PET显像中可表现为异常高代谢,但就显像上有时难以与恶性疾病相鉴别,需结合临床症状及PPD等相关检查。但单就临床症状而言,其与PMBCL鉴别也可存在一定困难,主要因为PMBCL可侵及邻近肺组织致肺炎,同时其恶性病变性质,患者也可表现为发热、乏力等症状。
3.纵隔型肺癌
纵隔型肺癌是肺癌的一种特殊类型,影像上与纵隔关系密切,与纵隔占位病变十分相似,临床上有些也不典型,容易误诊为纵隔肿瘤,应与PMBCL相鉴别。
纵隔型肺癌的影像学特征:由中央型或周围型起源的纵隔型肺癌,其共同特点是肿瘤紧贴纵隔胸膜生长或位于纵隔内,常与肺门及纵隔肿大淋巴结融合成块,或被继发不张肺叶包裹,形态类似纵隔肿瘤。但与纵隔肿瘤仍有不同,癌肿因生长速度不均、浸润生长和瘤周间质反应病理改变等,使瘤-肺界面仍常有分叶和毛刺。肿瘤所造成的支气管狭窄或闭塞,肺内阻塞性改变,近胸膜侧常可见到因胸膜增厚、皱缩所致的“兔耳征”、“尾巴征”以及肺门、纵隔淋巴转移、胸腔积液等,实能反映出肺癌的肿瘤生物学行为等影像学重要特征。平扫及增强扫描,可清楚显示原发癌肿的位置、形状、大小、边缘、密度、强化特点以及肺门、纵隔淋巴结情况等,从而能显示肿瘤的全貌,有利于肿瘤的起源、类型和分期诊断。
纵隔型肺癌的主要特点是:患者常有呼吸道症状,发病年龄较大。肿块常呈类圆形或椭圆形,少数为不规则形,多呈均匀实质性密度,坏死、钙化少见,轻中度均匀强化。肺-瘤交界面毛糙,肿块边缘常有短毛刺和分叶,大多边界清楚;癌肿内缘可与肺门以及纵隔肿大淋巴结融合成片,或整个癌肿被不张的肺叶包裹;癌肿侵及纵隔胸膜,可有纵隔胸膜脂线局限性模糊或消失,邻近支气管常有狭窄或闭塞。肺内常继发阻塞性病变,早期即有肺门及纵隔淋巴结肿大,上腔静脉易受累狭窄,纵隔结构移位少见。而原发纵隔肿瘤则与上不同:患者常无呼吸道症状,晚期病变大者可出现压迫症状。肿块中心恒居纵隔内,常呈圆形或类圆形,多为实质性,少为囊实性或囊性。肿块边界清楚光滑,呈宽基底突向肺野,肺-瘤交界面光整。常无支气管狭窄或闭塞和肺内阻塞性病变。肺门及纵隔淋巴结肿大少见,纵隔胸膜脂线清楚,肿块常推压纵隔器官引起移位。由此,结合临床症状和影像学表现特点,进行综合分析,有助于两者鉴别。当影像学表现和临床症状缺少特征者,其纵隔型肺癌难与恶性胸腺瘤、淋巴瘤等纵隔肿瘤鉴别时,尚需依赖病理检查确诊。
4.纵隔畸胎瘤
纵隔畸胎瘤是一种较常见的纵隔肿瘤,好发于20~40岁,临床多无症状,而于查体时偶然发现,如肿瘤突入胸腔可出现胸痛、胸闷、呼吸困难、心悸、反复肺部感染、肺不张等,临床症状考虑与肿瘤生长巨大对周围形成压迫有关,如侵破血管可致咯血。
畸胎类肿瘤中有一种或多种胚层起源的细胞或组织,分为皮样囊肿及畸胎瘤,前者指单纯外胚层起源的囊性病变,罕见;临床较多见者为含有三种胚层成分的畸胎瘤,又分为成熟型、未成熟型和恶性畸胎瘤三种,以囊性为主者,称为囊性成熟性畸胎瘤。畸胎瘤的影像表现是瘤内组织结构的反映。
畸胎类肿瘤好发于前纵隔中部心脏与主动脉交接处,也可略偏高或偏低,多向一侧胸腔突出,恶性者常向两侧膨隆,肿物大小不一,大者甚至可占据一侧胸腔。形态可为圆形、椭圆形或不规则分叶,边缘大多清楚光整,有继发感染者边缘毛糙。肿瘤的密度反映了瘤内的组织构成,CT扫描可清楚显示从CT值为负值的脂肪到高密度含钙化的骨骼及牙齿,软骨、平滑肌、上皮、囊液等则呈软组织密度,当囊性病变内含有脂肪及液体时可有脂液分层的表现,也可显示囊壁钙化。
MRI的T1WI示液体呈低信号,T2WI呈高信号,含脂质量多时T1和T2均呈高信号。钙化的囊壁或骨骼、牙齿呈低信号,但不如CT扫描显示明确。常见信号不均,恶性畸胎瘤内有出血、坏死时信号不均。
PET/CT显像,对于倾向于良性的畸胎瘤PET上可无明显FDG代谢异常浓聚,如为恶性,可表现为FDG异常放射性浓聚。
5.非原发纵隔B细胞淋巴瘤侵及纵隔
非原发纵隔B细胞淋巴瘤(NPMBL)侵及纵隔较易与PMBCL鉴别,因PMBCL因原发于纵隔内,生长迅速,早期即可有纵隔受压的临床表现,起病时较少出现纵隔外侵袭。影像学检查提示纵隔外区域明确瘤样病灶可较大程度排除PMBCL。PET/CT在PMBCL与(NPMBL)的鉴别上拥有其他影像学检查不具备的优势。全身扫描在判定纵隔内病灶性质的同时,可以证实或排除全身其他各处恶性病灶的存在。此例患者经PET/CT证实除纵隔外,周身未见其他恶性病变存在,可以增强临床医生及影像科医生对PMBCL诊断的信心。
6.前上纵隔转移瘤
通过临床原发肿瘤引起的相应临床症状、体征,肿瘤标记物检测,CT、MRI、PET/CT及超声等影像学检查提示原发灶的存在,多伴有其他部位淋巴结的受累及脏器转移,较容易鉴别,尤其PET/CT的应用,更易确定原发灶的存在。
除上述常见易与PMBCL混淆病变外,PMBCL尚需与心包囊肿、结节病、纵隔脓肿、纵隔脂肪肉瘤、Castleman病等鉴别。
(环球医学编辑:余霞霞)
来源:《疑难病例影像诊断评述》
作者:郭启勇 卢再鸣
页码:66-72-
出版:人民卫生出版社
- 评价此内容
- 我要打分
近期推荐
热门关键词
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号



 会员登录
会员登录

