高龄患者心脏永久起搏器植入术后并发急性大面积肺栓塞 怎么办?
85岁女性,起搏器植入术后突发急性呼吸困难,什么原因?如何处理?
【病例介绍】
患者女性,85岁,因“间断胸闷、气短半年,加重10天”入院。患者半年前出现活动后胸闷、气短,可平地步行500m,休息后缓解,不伴胸痛、心悸、头晕,夜间可平卧,未诊治。10天前上述症状发作频繁,平地步行200m左右即感胸闷、憋气、乏力,休息后缓解。
既往史:高血压30年,最高170/70mmHg,服苯磺酸氨氯地平5mg每日1次,血压130/80mmHg左右。血糖升高9年,未诊治。高脂血症10余年,未治疗。否认吸烟史。
入院查体:BP 150/65mmHg,P 32次/分,双肺呼吸音清,未闻及干湿啰音,心界不大,心率32次/分,律齐,未闻及心脏杂音,腹软无压痛,双下肢不肿。
辅助检查:ECG:二度Ⅱ型房室传导阻滞。入院诊断:1.心律失常二度Ⅱ型房室传导阻滞;2.高血压3级(极高危);3.高脂血症;4.糖尿病?
诊治经过:入院后予异丙肾上腺素静点,患者心律仍为二度Ⅱ型房室传导阻滞,间断出现三度房室传导阻滞。遂行永久性心脏起搏器植入术(DDD型)。术后患者卧床,无胸闷、气短等不适,ECG示:窦性心律+心室起搏心律,60~70次/分。左侧锁骨下起搏器植入处伤口表面清洁,无红肿,无渗出。
病情变化:术后第3天下地活动后突发胸闷、喘憋,BP 87/60mmHg,P 102次/分,SpO2 81%,查体:双下肺少量湿啰音,心率102次/分,无心脏杂音,双下肢不肿。考虑患者休克,急性肺栓塞、急性心功能不全、急性冠状动脉综合征待除外。予面罩吸氧10L/min,SpO2升至88%。急查动脉血气:pH 7.142,PCO2 39.8mmHg,PO2 76.2mmHg,SaO2 90.1%,血乳酸12.5mmol/L。心肌酶多次查正常,BNP 250pg/ml,D-二聚体>20mg/L。立即予无创呼吸机辅助呼吸,静点5%碳酸氢钠125ml及小剂量多巴胺。患者SpO2逐渐升至95%,心率75次/分(窦性心律+心室起搏心律),血压115/65mmHg,逐渐改用面罩吸氧8L/min,停用多巴胺,患者生命体征维持平稳。
考虑患者老年女性,DDD植入围术期卧床时间长、活动少,活动后突发胸闷、喘憋,并迅速出现休克、Ⅰ型呼衰、代谢性酸中毒,D-二聚体明显升高,因此肺栓塞可能性大。生命体征稳定后于当日14:00急查肺动脉CTA示:双侧肺动脉叶、段分支内均可见条状充盈缺损,远端分支可见造影剂充盈,双肺可见马赛克灌注(图1)。四肢深静脉超声:双上、下肢深静脉血流未见明显异常。肺栓塞诊断明确。患者高龄、起搏器术后3天出血风险仍高、目前生命体征尚平稳,暂决定抗凝治疗为主。
16:00患者大便后再次出现喘憋、血压85/60mmHg。考虑患者虽处于起搏器术后第3天,但肺栓塞诊断明确且已导致血流动力学不稳定,溶栓治疗利大于弊。于17:40开始静点rt-PA 50mg(共2小时),后续依诺肝素5000IU每12小时1次,华法林3mg每日1次,目标INR 1.8~2.5。溶栓开始后患者胸闷、喘憋症状逐渐减轻,血压、心率、SpO2趋于稳定。溶栓结束后1小时患者股动脉、桡动脉穿刺动脉血气处出现血肿,予绷带加压包扎,并预防性予左锁骨下起搏器置入处弹力绷带加压。患者逐渐出现静脉穿刺点及多处皮下瘀斑。
溶栓次日Hb 76g/L,INR 1.48,UCG:左房57mm,左室45mm,右室24mm,LVEF 60%,三尖瓣轻度反流,肺动脉压40mmHg。停用低分子肝素及华法林,继续观察。
溶栓后第3天Hb 62g/L,予红细胞悬液2 IU输注。患者皮下瘀斑面积未再扩大,Hb逐渐上升至稳定在86g/L,复查肺动脉CTA:右肺上动脉内栓塞,余肺动脉内栓子基本消失(图2)。
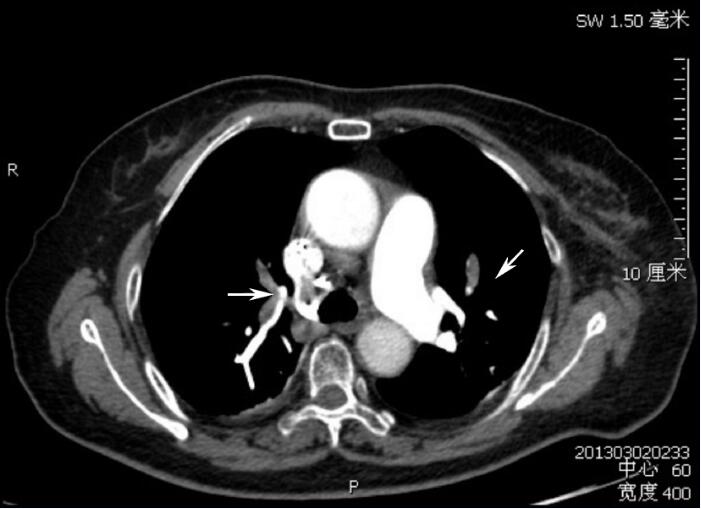
图1 溶栓前CTPA(白色箭头所示为血栓)
图2 溶栓后CTPA(白色箭头处血栓影已消失)
溶栓后第5天恢复华法林3mg每日1次。之后患者未再出现胸闷、喘憋,无新发出血迹象,皮下瘀斑逐渐吸收,Hb稳定在90g/L左右。
随访患者INR维持在2.0左右。
【病例讨论】
这是一个起搏器植入术后突发急性呼吸困难的病例。根据2014版《呼吸困难诊断、评估与处理的专家共识》(中国)[1],呼吸困难按病因可分为肺源性呼吸困难、心源性呼吸困难、中毒性呼吸困难、血源性呼吸困难和神经精神性呼吸困难。呼吸困难最常见于心血管、呼吸和神经肌肉疾病。应在全面系统了解患者病情的基础上,遵循“系统、有序、快捷、准确”的原则进行呼吸困难的鉴别诊断。
该病例为老年女性患者,既往有高血压、高血糖、高脂血症病史,心脏起搏器术后突发胸闷喘憋,对于一个心脏疾病患者突发急性呼吸困难,首先需要考虑急性冠状动脉综合征、急性充血性心力衰竭,但老年女性患者还需除外COPD急性发作、支气管哮喘急性发作、肺血栓栓塞症。由于以上疾病处理方式不同,鉴别诊断非常重要。患者既往无明确冠心病史及心绞痛症状,术后突发症状以胸闷、喘憋、严重低氧血症为主要表现,肺部仅有少量湿啰音,因起搏器术后ECG为起搏心律下ST段的变化对判断心肌缺血价值有限,多次复查心肌酶正常,BNP最高250pg/ml,而D-二聚体>20mg/L。考虑急性冠状动脉综合征、急性充血性心力衰竭不是主要原因。患者既往无明确COPD及支气管哮喘病史,无长期慢性咳嗽、咳痰、喘息症状,本次呼吸困难发作时双下肺仅少量湿啰音,无明显哮鸣音,因此COPD急性发作、支气管哮喘急性发作可能性不大。而根据患者高龄、围术期卧床时间长、活动后突发胸闷、喘憋,并迅速出现休克、难以纠正的低氧血症,临床上考虑急性肺栓塞可能性大。
《2010急性肺血栓栓塞症诊断治疗中国专家共识》建议[2],对于怀疑急性肺血栓栓塞症(APTE)的患者应首先进行临床诊断评分,若临床高度怀疑PTE或D-二聚体明显升高的患者,建议行CT肺动脉造影。《2014 ESC急性肺栓塞诊断和管理指南》推荐的诊断流程更加重视患者是否出现休克及低血压状态,将休克或低血压作为怀疑急性肺栓塞患者的初始危险分层依据,并据此进行下一步诊断流程[3]。
该患者起搏器术后3日卧床为主活动极少,活动后突发胸闷、喘憋,心率增快、血压下降,临床考虑PTE可能性大,下一步应尽快完成CT肺动脉造影。CT肺动脉造影是诊断PTE的重要无创检查技术,敏感性为90%,特异性为78%~100%。在临床应用中,CT肺动脉造影应结合患者临床可能性评分进行判断。低危患者如果CT结果正常,即可排除PTE;对临床评分为高危的患者,CT肺动脉造影结果阴性并不能除外单发的亚段PTE。如CT显示段或段以上血栓,能确诊,但对可疑亚段或远端血栓,则需进一步结合下肢静脉超声、肺通气/灌注扫描或肺动脉造影等检查明确诊断。该患者肺动脉CT明确可见血栓影,因此肺栓塞诊断明确。
PTE需根据病情严重程度制订相应的治疗方案,应迅速准确地对患者进行危险度分层,为制订相应的治疗策略提供重要依据。指南推荐低危患者抗凝治疗,包括低分子肝素、华法林及新型口服抗凝药,高危患者推荐溶栓或肺动脉血栓摘除术及抗凝治疗。溶栓治疗可迅速溶解血栓和恢复肺组织灌注,逆转右心衰竭,增加肺毛细血管血容量及降低病死率和复发率。而肺动脉血栓摘除术是治疗高危险度、并且存在溶栓禁忌证或溶栓无效的APTE患者的一种值得推荐的治疗方法。
该患者已出现低血压、休克,属高危人群,且无绝对禁忌证,按指南推荐应立即行溶栓治疗。唯一顾忌的是出现起搏器囊袋并发症。起搏器囊袋血肿是永久性心脏起搏器植入术后早期最常见的并发症之一。在齐书英等报道的1368例起搏器植入术后囊袋并发症中,囊袋积血发生率最高(5.8%)[4]。囊袋积血与年龄、营养状况差、术前未停用抗凝药、血小板低、分离制作囊袋术中解剖层次不对及操作不细致等因素有关。防治措施包括术前停用抗血小板药物、术前术后早期尽量不用抗凝及扩血管药物、术中严格规范操作、术后沙袋压迫位置准确、术后适当局部制动。该患者起搏器术后第3天囊袋出血风险仍存在,且囊袋出血容易并发感染,甚至导致亚急性感染性心内膜炎,有时不得已需拔除起搏器。此时溶栓会进一步加重囊袋出血的风险。但此时对于该患者,PTE已经引起血流动力学异常,迅速溶解血栓、恢复肺组织灌注、挽救生命、降低死亡率及致残率至关重要,因此经全面评估,及时、果断采取半量溶栓法,同时预防性予左锁骨下起搏器置入处弹力绷带加压,成功使堵塞的肺血管再通、挽救了患者生命,同时避免了严重囊袋出血及威胁生命的其他部位出血发生。
肺栓塞患者溶栓成功后需抗凝治疗,防止血栓再形成和复发,再次出现栓塞事件。目前临床上推荐应用低分子肝素和华法林重叠应用3~5天,之后单独应用华法林。当该患者应用上述方案后出现皮下出血、Hb明显下降,当动态评估出血风险较大可能危及生命时,及时停用抗凝,并予对症输血治疗。3天后再次评估皮下出血已停止,Hb稳定,恢复抗凝。在不断的出血与栓塞风险评估中权衡利弊,调整抗凝与止血措施,最终帮助患者度过难关,取得满意的治疗效果。
【专家点评】
李宪伦(中日友好医院心脏内科 教授)
1.永久性心脏起搏器植入术围术期预防DVT、PTE很重要。年龄>70岁、卧床>24小时、既往下肢静脉曲张病史、瓣膜置换病史或肺栓塞病史为心脏介入围术期发生肺栓塞的危险因素,围术期精神紧张、腹胀也会引起血流缓慢、瘀滞,增加血栓形成风险。而且研究表明,起搏器术后常规沙袋压迫伤口6小时后半卧位并在床边活动,与压迫6小时后绝对卧床24小时再下地活动相比,并没有增加术后导线脱位、囊袋出血并发症,也没有因此延长住院时间,反而术后长期卧床会引起腰背酸痛、食欲不振、尿潴留、腹胀、睡眠障碍、肩关节酸痛等症状,也增加DVT风险。因此围术期若生命体征平稳,切忌长期卧床,一旦出现深静脉血栓或肺栓塞事件,会给有创操作带来治疗策略的矛盾与纠结,若因无法抗拒的因素必须卧床,可穿弹力袜、按摩双下肢、嘱患者主动活动双下肢或被动做双足背屈、跖屈运动,必要时予低分子肝素皮下注射,对预防深静脉血栓有一定效果。
2.全面评估,平衡利弊,病程不同阶段治疗重点不同。复杂、危重病例往往合并症多、病情变化快,在病程的每个阶段要抓主要矛盾,全面分析病因、评估每种治疗措施的利与弊,比如永久性搏器植入术前停用抗血小板抗凝药物、术后沙袋加压等措施,是为了避免囊袋出血,而发生危及生命的肺栓塞后,解除肺栓塞又上升为主要矛盾。在错综复杂、瞬息万变中恰到好处的取平衡点,是对临床决策的一种考验。
参考文献
1.呼吸困难诊断、评估与处理的专家共识组.呼吸困难诊断、评估与处理的专家共识.中华内科杂志,2014,53(04):337-341.
2.中华医学会心血管病学分会肺血管病学组,中国医师协会心血管内科医师分会.急性肺血栓栓塞症诊断治疗中国专家共识.中华内科杂志,2010,49(01):74-81.
3.Konstantinides SV,Torbicki A,AgnelliG,et al.2014 ESC Guidelines on the diagnosis and management of acute pulmonary embolism.Eur Heart J,2014,35(43):3033-69,3069a-3069k.
4.齐书英,王冬梅,李洁,等.起搏器植入术后囊袋并发症的临床分析及处理:1368例报告。中华老年多器官疾病杂志,2012,11(06):431-434.
来源:《老年科疑难病例解析》
作者:李小鹰 樊瑾
页码:160-163
出版:人民卫生出版社
- 评价此内容
- 我要打分
近期推荐
热门关键词
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号

 会员登录
会员登录

